Nachfolgende Patientin ist 44 Jahre alt und wurde von ihrem Hauszahnarzt aufgrund ihrer Parodontitis an uns überwiesen. Sie ist allgemeinmedizinisch gesund und Nichtraucherin.
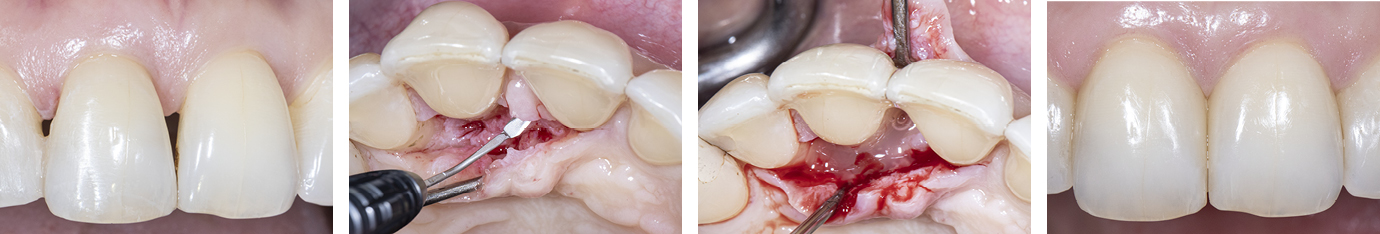
Während der intraoralen Untersuchung wurden eine erhöhte Beweglichkeit sowie erhöhte Taschensondierungstiefen und klinische Entzündungszeichen an Zahn 11 festgestellt. Ein intraorales Röntgenbild wurde angefertigt. Die intraossäre Defektkomponente gemeinsam mit dem hohen Niveau an Mundhygiene bieten eine gute Grundlage für einen regenerativ-parodontalchirurgischen Eingriff. Zehn Tage vor dem Eingriff wurde der Zahn mit dem Nachbarzahn verblockt und ein lokales Antibiotikum in die parodontale Tasche appliziert, um zum Zeitpunkt des Eingriffs möglichst entzündungsarme Verhältnisse vorzufinden. Unmittelbar vor Beginn des chirurgischen Eingriffs wurde der Defektboden mit einer Parodontalsonde ausgelotet, um Informationen über die dreidimensionale Defektmorphologie zu erhalten (Abb. 1a-d).

Autor: Dr. Otto Zuhr
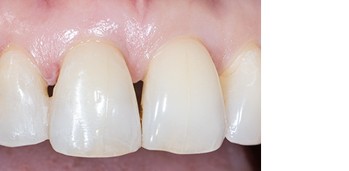 Abb. 1a
Abb. 1a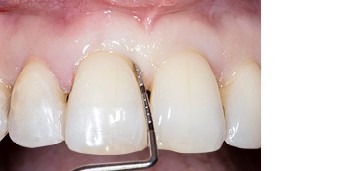 Abb. 1b
Abb. 1b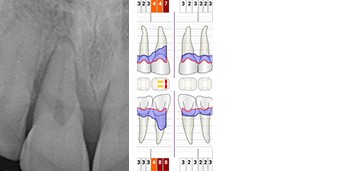 Abb. 1c und 1d
Abb. 1c und 1d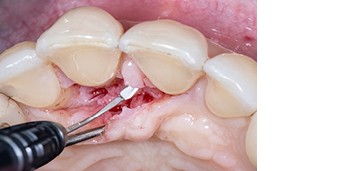 Abb. 2
Abb. 2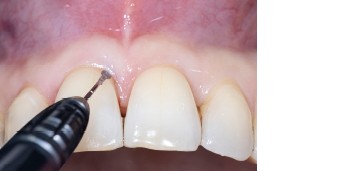 Abb. 3
Abb. 3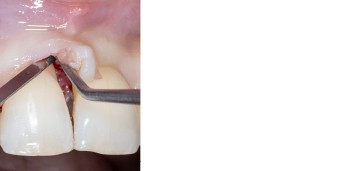 Abb. 4
Abb. 4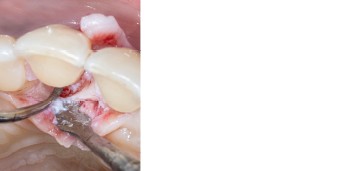 Abb. 5
Abb. 5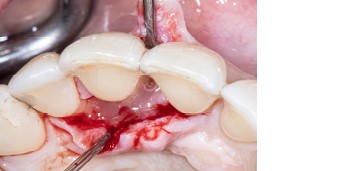 Abb. 6
Abb. 6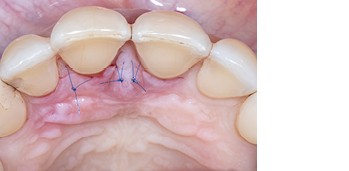 Abb. 7
Abb. 7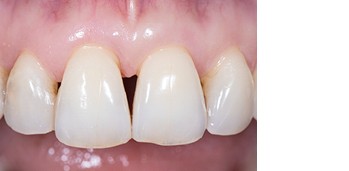 Abb. 8a
Abb. 8a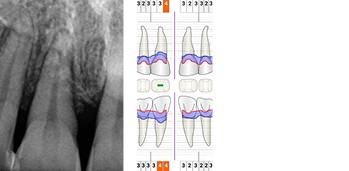 Abb. 8b und 8c
Abb. 8b und 8c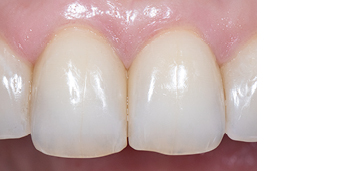 Abb. 9
Abb. 9Aufgrund der hohen Lachlinie haben wir uns für eine horizontale Inzision durch die Papillenbasis auf der palatinalen Seite sowie intrasulkuläre Inzisionen um die Nachbarzähne entschieden. Auf diese Weise können Oberflächeninzisionen auf der bukkalen Seite, die zu sichtbarem Narbengewebe führen können, vermieden werden. Folglich wurde ein palatinaler Mukoperiostlappen eleviert, um Zugang zum Defekt zu erhalten. Um den mesiobukkalen Aspekt des Defekts zu erreichen, wurde ein zweiter Lappen mit einer ultradünnen und biegbaren Keydent Spin Blade 360 präpariert, die an die jeweilige anatomische Situation angepasst werden kann und präzise intrasulkuläre Inzisionen im Interproximalraum sowie ein vorsichtiges Abtrennen des entzündlichen Infiltrats vom Weichgewebe und ein anschließendes sanftes Herauslösen auf die bukkale Seite ermöglicht (Abb. 2-4). Nach gründlicher Reinigung (Abb. 5) wurden autogene Knochenspäne sowie Schmelzmatrixproteine appliziert (Abb. 6) und die Lappenenden mit Nähten spannungsfrei adaptiert, um eine Heilung per primam zu ermöglichen (Abb. 7). Die klinische Untersuchung nach sechs Monaten zeigt einen parodontal gesunden Zustand, keine Gingivarezession und keine Narbenbildung, da Oberflächeninzisionen auf der bukkalen Seite vollständig vermieden wurden (Abb. 8a-c). Das finale Bild nach Verschluss des Interdentalraumes mittels direkter Kompositrestaurationen zeigt ein ästhetisch ansprechendes Ergebnis (Abb. 9).